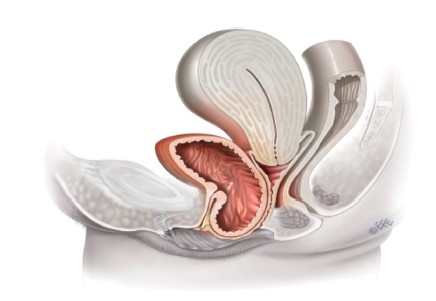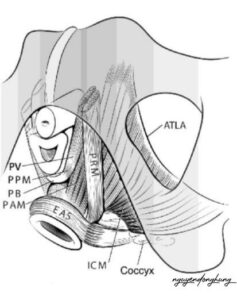
1.1. Khái niệm sàn chậu nữ
Sàn chậu nữ là một đơn vị giải phẫu – chức năng phức hợp, bao gồm khung xương chậu, hệ cơ sàn chậu, mạc và dây chằng nâng đỡ, thể đáy chậu, các thành phần thần kinh – mạch máu, cùng các cơ quan vùng chậu như bàng quang, niệu đạo, âm đạo, tử cung và trực tràng. Về bản chất, đây không phải là một “mặt phẳng tĩnh” mà là một hệ thống sinh học động, liên tục tiếp nhận và phân bố lực, đồng thời duy trì sự toàn vẹn về hình thái và chức năng của vùng chậu. AUGS/IUGA nhấn mạnh rằng hiểu biết hiện đại về sàn chậu nữ phải được xây dựng trên sự tích hợp giữa giải phẫu cấu trúc, cơ sinh học, môi trường nội tiết, lão hóa và miễn dịch, thay vì tiếp cận từng cơ quan riêng lẻ.
Về phương diện chức năng, sàn chậu vừa là hệ thống nâng đỡ, vừa là hệ thống điều hòa. Hệ cơ nâng hậu môn và cơ cụt cùng với mô liên kết đỉnh và mạc chậu tạo ra một mạng lưới chống đỡ chủ động và thụ động; trong khi đó, niệu đạo, cơ thắt hậu môn, thành âm đạo và thể đáy chậu tham gia trực tiếp vào cơ chế kiểm soát tiểu tiện, đại tiện, hoạt động tình dục và thích nghi với mang thai – sinh đẻ. Chính vì vậy, các rối loạn của sàn chậu hiếm khi chỉ giới hạn ở một cấu trúc đơn độc mà thường phản ánh sự mất cân bằng của toàn bộ hệ thống.
Sơ đồ khái niệm sàn chậu nữ như một đơn vị giải phẫu – chức năng tích hợp
- Khung chậu xương ở phía ngoài
- “Võng cơ sàn chậu” ở đáy
- Bàng quang – niệu đạo phía trước
- Âm đạo – tử cung ở trung tâm
- Trực tràng – ống hậu môn phía sau
- Mũi tên hai chiều thể hiện tương tác giữa nâng đỡ, tiểu tiện, đại tiện và chức năng sinh dục
Chú thích hình: Sàn chậu nữ là một hệ thống tích hợp, trong đó các cấu trúc xương, cơ, dây chằng, mạc và tạng chậu phối hợp để duy trì ổn định giải phẫu và chức năng vùng chậu.
1.2. Vai trò của sàn chậu trong nâng đỡ, tiểu tiện, đại tiện, sinh dục và sinh đẻ
Chức năng đầu tiên và nền tảng nhất của sàn chậu là nâng đỡ tạng chậu. Khung xương chậu đóng vai trò khung chịu lực; hệ cơ nâng hậu môn, đặc biệt là puborectalis, pubococcygeus và iliococcygeus, góp phần duy trì levator hiatus và genital hiatus ở trạng thái chức năng; còn dây chằng cardinal và uterosacral đảm nhiệm hỗ trợ đỉnh âm đạo và cổ tử cung. Khi cơ nâng hậu môn suy yếu, genital hiatus mở rộng hoặc hệ dây chằng đỉnh dài ra và giảm hiệu quả cơ học, nguy cơ sa tạng chậu tăng lên rõ rệt. AUGS/IUGA ghi nhận lực co cơ sàn chậu tối đa ở phụ nữ sa tạng chậu thấp hơn khoảng 40%, còn kích thước genital hiatus lớn hơn khoảng 50% so với nhóm không sa.
Chức năng thứ hai là duy trì kiểm soát tiểu tiện. Kiểm soát tiểu tiện bình thường phụ thuộc đồng thời vào chức năng nội tại của niệu đạo và sự nâng đỡ bên ngoài của thành trước âm đạo cùng hệ cơ sàn chậu. Tài liệu AUGS/IUGA cho thấy áp lực đóng niệu đạo tối đa (MUCP) thấp hơn 43% ở phụ nữ tiểu không kiểm soát do gắng sức so với nhóm chứng không triệu chứng, gợi ý rằng suy cơ thắt nội tại có thể quan trọng không kém, thậm chí quan trọng hơn, so với mất nâng đỡ niệu đạo đơn thuần.
Chức năng thứ ba là điều hòa đại tiện và kiểm soát hậu môn – trực tràng. Cơ nâng hậu môn, thể đáy chậu, màng đáy chậu, cơ thắt hậu môn trong và ngoài tạo nên phức hợp giữ vai trò then chốt đối với duy trì continence đại tiện, tống xuất phân và phối hợp động tác rặn. Tổn thương sản khoa vùng đáy chậu, đặc biệt OASIS, có thể làm suy giảm đáng kể chất lượng sống do đau, đại tiện không kiểm soát hoặc rối loạn chức năng kéo dài. RCOG khuyến cáo mọi phụ nữ sinh ngả âm đạo đều cần được thăm khám hệ thống để phát hiện tổn thương cơ thắt hậu môn và trực tràng, vì bỏ sót tổn thương này có thể dẫn đến biến chứng chức năng nặng nề về sau.
Chức năng thứ tư là tham gia vào hoạt động tình dục và duy trì toàn vẹn sinh dục dưới. Âm đạo không chỉ là một ống xơ – cơ thụ động mà có cấu trúc mô học dị thể theo vùng, với cơ trơn, ECM, thần kinh và mạch máu cùng tham gia vào độ đàn hồi, khả năng giãn nở, cảm giác và đáp ứng chức năng. Các nghiên cứu được AUGS/IUGA tổng hợp cho thấy cơ trơn âm đạo và ECM thay đổi theo thai kỳ, sinh ngả âm đạo, tuổi và mãn kinh; các thay đổi này có thể ảnh hưởng đến nâng đỡ vùng chậu cũng như chất lượng chức năng sinh dục.
Cuối cùng, sàn chậu đóng vai trò trọng yếu trong thai nghén và sinh đẻ. Mang thai làm thay đổi tải lực cơ học, nội tiết và tính chất mô nâng đỡ; trong khi sinh ngả âm đạo là biến cố cơ học có thể gây tổn thương cơ nâng hậu môn, dây thần kinh, thể đáy chậu và phức hợp cơ thắt hậu môn. AUGS/IUGA dẫn dữ liệu cho thấy khoảng 20% phụ nữ sau lần sinh ngả âm đạo đầu tiên có khuyết cơ nâng hậu môn trên MRI; ở nhóm nguy cơ cao, tỷ lệ thấy tổn thương có thể lên đến 41% tại 7 tuần sau sinh, và nhiều trường hợp không hồi phục hoàn toàn ở 8 tháng.
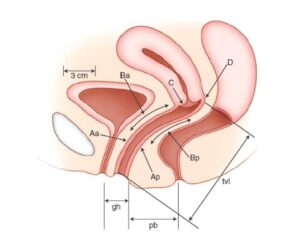
Hình 1.2. Mối quan hệ giữa các cấu trúc vùng chậu
Sơ đồ chức năng của sàn chậu nữ
Nâng đỡ tạng chậu
- Kiểm soát tiểu tiện
- Kiểm soát đại tiện
- Chức năng sinh dục
- Thích nghi với thai nghén và sinh đẻ
1.3. Phân loại rối loạn chức năng sàn chậu
Rối loạn chức năng sàn chậu nữ là một nhóm bệnh lý không đồng nhất, nhưng có thể phân loại theo trục giải phẫu – chức năng. Nhóm thứ nhất là rối loạn nâng đỡ, điển hình là sa tạng chậu, bao gồm sa thành trước âm đạo, sa thành sau âm đạo, sa đỉnh âm đạo và sa tử cung. Nhóm thứ hai là rối loạn tiểu tiện, gồm tiểu không kiểm soát do gắng sức, tiểu gấp, bàng quang tăng hoạt, rối loạn tống xuất nước tiểu và tồn lưu sau tiểu. Nhóm thứ ba là rối loạn đại tiện, gồm đại tiện không kiểm soát, táo bón tống xuất, sa trực tràng chức năng và rối loạn phối hợp hậu môn – trực tràng. Nhóm thứ tư là rối loạn đau và chức năng sinh dục, trong đó có đau tầng sinh môn, đau khi giao hợp và giảm chất lượng chức năng sinh dục. AUGS/IUGA lưu ý rằng các thực thể này có cơ chế giao thoa đáng kể, đặc biệt qua các trục cơ – dây chằng – ECM – nội tiết – lão hóa.
Ở góc độ sản khoa, một nhánh quan trọng của rối loạn sàn chậu là tổn thương tầng sinh môn và cơ thắt hậu môn do sản khoa. Theo RCOG, OASIS bao gồm rách độ 3 và độ 4; cần phân loại rõ 3a, 3b, 3c và độ 4 để tiên lượng chức năng về sau. Tổn thương kiểu rectal buttonhole, dù cơ thắt còn nguyên, vẫn có ý nghĩa lâm sàng đặc biệt vì có thể dẫn đến rò trực tràng – âm đạo nếu bỏ sót.
Phân loại hiện đại không nên chỉ dừng ở bệnh danh mà cần tiến tới phân tầng theo cơ chế nổi trội, chẳng hạn: ưu thế tổn thương cơ nâng hậu môn, ưu thế suy dây chằng đỉnh, ưu thế biến đổi ECM, ưu thế suy cơ thắt niệu đạo, hay phối hợp nhiều cơ chế. Cách tiếp cận này có giá trị hơn cho dự báo nguy cơ, chọn biện pháp phục hồi và thiết kế chiến lược điều trị cá thể hóa.
1.4. Gánh nặng bệnh tật và ý nghĩa sức khỏe cộng đồng
Rối loạn sàn chậu nữ có gánh nặng bệnh tật lớn nhưng thường bị đánh giá thấp do tính chất mạn tính, tiến triển âm thầm và mức độ báo cáo chưa đầy đủ. Theo AUGS/IUGA, phụ nữ có khoảng 20% nguy cơ phải phẫu thuật vì sa tạng chậu hoặc tiểu không kiểm soát do gắng sức trước 80 tuổi, với tỷ lệ phẫu thuật lại có thể lên đến 29%. Các dữ liệu tổng quan gần đây cũng cho thấy bệnh lý sàn chậu thường gặp hơn ở thai kỳ, sau sinh, giai đoạn hậu mãn kinh và tuổi già, đồng thời ảnh hưởng đáng kể đến chất lượng sống.
Ý nghĩa sức khỏe cộng đồng của lĩnh vực này đặc biệt rõ trong các xã hội đang già hóa nhanh. Tại Việt Nam, tuổi thọ lúc sinh hiện ở mức khoảng 73,8 năm theo WHO, và UNFPA Việt Nam cho biết tuổi thọ hiện “trên 74 năm”; đồng thời, trong vòng một thập niên tới, hơn 1/5 dân số Việt Nam sẽ từ 60 tuổi trở lên, đánh dấu chuyển đổi sang xã hội già. Trong bối cảnh đó, các bệnh lý liên quan tuổi, mãn kinh, sinh đẻ tích lũy và suy giảm mô nâng đỡ vùng chậu sẽ có xu hướng trở thành nhu cầu chăm sóc ngày càng quan trọng của y tế phụ nữ.
Ở các nước thu nhập thấp và trung bình, gánh nặng này còn chồng lấp với hậu quả sản khoa chưa được xử trí đầy đủ. Tài liệu WHO về rò sản khoa cho thấy chuyển dạ tắc nghẽn kéo dài không chỉ gây tử vong mẹ và thai mà còn dẫn đến rò bàng quang – âm đạo, rò trực tràng – âm đạo, tổn thương thần kinh, đau đớn, mất khả năng lao động và cô lập xã hội. Vì vậy, bệnh lý sàn chậu nữ cần được nhìn nhận không chỉ như một vấn đề chuyên khoa hẹp mà còn như một nội dung quan trọng của chăm sóc sức khỏe sinh sản, phục hồi chức năng và sức khỏe cộng đồng.
1.5. Từ mô tả giải phẫu đến mô hình bệnh học tích hợp
Trong nhiều thập niên, hiểu biết về bệnh lý sàn chậu nữ chủ yếu được xây dựng từ mô tả hình thái học và giả thuyết cơ học cục bộ. Tuy nhiên, như lời tựa của AUGS/IUGA nhấn mạnh, tiến bộ khoa học trong lĩnh vực này đòi hỏi phải “đưa các dữ kiện vào cùng một quy luật chung”, tức xây dựng một shared disease model dựa trên bằng chứng. Cách tiếp cận này xuất phát từ nhận định rằng không một cấu trúc riêng lẻ nào có thể giải thích đầy đủ sa tạng chậu, tiểu không kiểm soát hay các rối loạn phối hợp; ngược lại, bệnh sinh là kết quả của tương tác giữa cơ, dây chằng, ECM, thần kinh, nội tiết, lão hóa, miễn dịch và các tải lực lặp đi lặp lại lên sàn chậu.
Một ví dụ điển hình là sa tạng chậu. Tổn thương cơ nâng hậu môn, giãn genital hiatus, kéo dài dây chằng đỉnh, thay đổi collagen và elastin, giảm chất lượng cơ trơn âm đạo, thần kinh cơ hậu sản và yếu tố di truyền đều đã được chứng minh có liên quan; nhưng mức đóng góp tương đối của từng cơ chế ở mỗi bệnh nhân lại khác nhau. Tương tự, đối với tiểu không kiểm soát do gắng sức, mô hình hiện đại phải đồng thời xét đến suy giảm áp lực đóng niệu đạo, biến đổi cơ thắt trơn và cơ vân, mất nâng đỡ thành trước âm đạo và ảnh hưởng của tuổi, sinh đẻ, béo phì cũng như tình trạng mô liên kết.
Mô hình bệnh học tích hợp vì vậy có ba ý nghĩa học thuật và lâm sàng. Thứ nhất, nó giúp giải thích vì sao cùng một chẩn đoán giải phẫu có thể biểu hiện triệu chứng rất khác nhau. Thứ hai, nó tạo cơ sở cho phân tầng nguy cơ và lựa chọn điều trị theo cơ chế ưu thế. Thứ ba, nó định hướng nghiên cứu dịch chuyển từ “mô tả tổn thương” sang “xác định mạng lưới tương tác sinh học – cơ học – lâm sàng”. Đây chính là nền tảng phương pháp luận của toàn bộ cuốn sách này.
1.6. Khoảng trống tri thức và các ưu tiên nghiên cứu
Mặc dù tiến bộ trong hai thập niên gần đây là rõ rệt, lĩnh vực sàn chậu nữ vẫn còn nhiều khoảng trống tri thức. AUGS/IUGA chỉ ra rằng đối với POP và SUI, nhiều vấn đề cốt lõi vẫn chưa được giải thích đầy đủ: mức độ hồi phục thực sự của tổn thương mô sau sinh; tương quan giữa tổn thương cơ nâng hậu môn với tổn thương mô liên kết và cơ trơn; vai trò nguyên nhân – hậu quả của biến đổi chiều dài và độ cứng dây chằng; cơ chế chính xác của denervation, sarcopenia và thoái hóa mô; cũng như tương tác giữa tuổi, suy giảm estrogen, viêm mạn mức thấp và miễn dịch trong tiến trình bệnh sinh.
Một ưu tiên nghiên cứu quan trọng là phát triển biomarker và các kỹ thuật hình ảnh không xâm lấn có khả năng nhận diện phụ nữ nguy cơ cao trước khi xuất hiện sa hoặc tiểu không kiểm soát có triệu chứng. Tài liệu AUGS/IUGA cũng nhấn mạnh nhu cầu xây dựng mô hình cơ học – sinh học chính xác hơn, nghiên cứu đóng góp di truyền và biểu sinh, chuẩn hóa công cụ đánh giá cấu trúc – chức năng, cũng như phát triển các hệ thống mô phỏng đa tế bào như “pelvic floor-on-chip” cho nghiên cứu lão hóa và sửa chữa mô.
Đối với Việt Nam, định hướng ưu tiên nên bao gồm ba tầng. Trước hết là dịch tễ học chuẩn hóa để ước tính gánh nặng bệnh thực sự trong cộng đồng và tại cơ sở điều trị. Thứ hai là nghiên cứu cơ chế và mô hình nguy cơ trên các nhóm phụ nữ Việt Nam theo tuổi, đường sinh, thể trạng và tình trạng mãn kinh. Thứ ba là nghiên cứu triển khai nhằm tích hợp sàng lọc, phục hồi chức năng sàn chậu, quản lý hậu sản và chăm sóc dài hạn vào hệ thống y tế phụ nữ. Chỉ khi kết nối được ba tầng này, lĩnh vực sàn chậu nữ mới chuyển từ chăm sóc phản ứng sang dự phòng chủ động và điều trị cá thể hóa.