
Dị tật bàng quang lộn ngoài ( BE ) là một dị tật bẩm sinh nghiêm trọng của đường tiết niệu, trong đó trẻ sơ sinh chào đời với bàng quang bị lòi ra ngoài thành bụng, niệu đạo mở ra phía lưng và các dị tật thứ phát đáng kể ở bộ phận sinh dục. Nó được coi là chứng rối loạn bẩm sinh phức tạp và khó phẫu thuật nhất của đường tiết niệu. Bệnh BE có mức độ nghiêm trọng khác nhau và tồn tại trên một dải liên tục được mô tả là phức hợp dị tật bàng quang bẩm sinh – lỗ niệu đạo trên ( BEEC ). Tỷ lệ mắc BEEC là khoảng 1 trên 10.000.2
Dị tật thoát vị trực tràng (Cloacal exstrophy – CE ) nằm ở mức độ nghiêm trọng của hội chứng BEEC . CE là một rối loạn bẩm sinh hiếm gặp với tỷ lệ mắc là 1 trên 200.000–400.000 ca sinh sống. Các dị tật bẩm sinh thường gặp kèm theo bao gồm thoát vị rốn, dị tật bàng quang bẩm sinh, hậu môn bít tắc và dị tật cột sống.4Các đặc điểm bổ sung bao gồm một tấm manh tràng lộn ngoài ở đường giữa, được bao quanh bởi 2 nửa bàng quang, một đoạn hồi tràng sa ra từ tấm manh tràng và một đầu tận cùng cụt, ruột sau thoái hóa kèm theo hậu môn không có lỗ.
Ở thái cực đối lập là tật hở niệu đạo trên (epispadias). Hẹp niệu đạo trên thường xuất hiện như một phần của bệnh Barrett niệu đạo (BE) và bệnh Barrett niệu đạo bẩm sinh (CE) , nhưng khi hẹp niệu đạo trên xảy ra đơn độc, không kèm theo BE và CE, nó được coi là biến thể ít nghiêm trọng nhất của BEEC . Hẹp niệu đạo trên được định nghĩa là sự hợp nhất không hoàn toàn của niệu đạo lưng. Tình trạng này bao gồm từ khuyết tật nhẹ ở đầu dương vật chưa bị che phủ cho đến dạng lan rộng đến vùng xương mu, gần cổ bàng quang và dẫn đến chứng tiểu không tự chủ hoàn toàn ở nam hoặc nữ.5Điều thú vị là trường hợp dị tật niệu đạo trên đầu tiên được mô tả được cho là thuộc về hoàng đế Byzantine Heraclius ( 610–641 CN ). Tật lỗ niệu đạo trên đơn độc ở nam giới là một dị tật hiếm gặp, với tỷ lệ mắc được báo cáo là 1 trên 117.000 nam giới.6Tình trạng hẹp niệu đạo bẩm sinh đơn độc ở nữ giới thậm chí còn hiếm gặp hơn, với tỷ lệ mắc là 1 trên 484.000 bệnh nhân nữ.6Trong chương này, chúng ta sẽ tập trung hoàn toàn vào chứng hẹp niệu đạo ở nữ giới.
Năm 1928, Davis đã phân loại chứng hẹp niệu đạo ở nữ giới thành ba loại dựa trên mức độ nghiêm trọng. Hệ thống phân loại này vẫn được sử dụng cho đến ngày nay. Ở mức độ nhẹ của tật hở niệu đạo, lỗ niệu đạo chỉ hơi giãn rộng. Ở mức độ trung bình, niệu đạo bị tách đôi ở mặt lưng dọc theo hầu hết chiều dài niệu đạo. Ở mức độ nặng nhất, khe hở niệu đạo lan rộng toàn bộ chiều dài niệu đạo và cơ thắt niệu đạo bị suy yếu. Cần lưu ý rằng, tỷ lệ mắc tật hở niệu đạo ở nữ giới thực tế có thể cao hơn so với báo cáo vì trong các trường hợp nhẹ hơn, sự thay đổi ở cơ quan sinh dục ngoài có thể rất nhỏ và nếu không có hiện tượng tiểu không tự chủ thì bệnh nhân không được chẩn đoán.
Phôi học
Một trong những giả thuyết hàng đầu về sự phát triển bất thường của phôi thai trong dị tật bàng quang lộn ngoài, được đề xuất bởi Marshall và Muecke, cho rằng khiếm khuyết cơ bản là sự phát triển quá mức bất thường của màng hậu môn trong tuần thứ tư của thai kỳ, ngăn cản sự di chuyển vào giữa của mô trung mô và sự phát triển đúng cách của thành bụng dưới. Thời điểm vỡ của màng hậu môn bị khiếm khuyết này được cho là quyết định biến thể phát sinh. Người ta cho rằng màng hậu môn nhân tạo không được gia cố chắc chắn bằng sự phát triển của trung bì. Màng hậu môn nhân tạo là một lớp hai lớp nằm ở đầu đuôi của đĩa mầm, chiếm phần lớn thành bụng dưới rốn. Sự phát triển của trung mô giữa lớp ngoại bì và nội bì của màng hậu môn nhân tạo dẫn đến sự hình thành các cơ bụng dưới và xương chậu. Màng hậu môn nhân tạo dễ bị rách sớm, và nếu điều này dẫn đến một khuyết tật nhỏ dưới rốn, hoặc sự rách xảy ra ở giai đoạn phát triển muộn hơn thì người ta cho rằng sẽ dẫn đến tật lỗ niệu đạo trên (epispadias), trong khi trong trường hợp khuyết tật lớn hơn hoặc rách sớm hơn, có thể dẫn đến tật lỗ niệu đạo trên (BE) hoặc tật lỗ niệu đạo dưới (CE) .
Một số giả thuyết khả thi khác liên quan đến nguyên nhân của phức hợp dị tật bàng quang bẩm sinh kèm hẹp niệu đạo. Sự phát triển bất thường của gò sinh dục ở phía đuôi so với vị trí bình thường, với sự hợp nhất ở đường giữa.
Quan điểm cho rằng vị trí màng hậu môn nằm bên dưới chứ không phải bên trên đã được các nhà nghiên cứu khác chấp nhận. Một giả thuyết thú vị khác, vẫn còn gây tranh cãi, mô tả sự gắn kết bất thường của cuống thân ở phía đuôi, dẫn đến sự thất bại trong việc xen kẽ mô trung mô ở đường giữa. Hậu quả của sự thất bại này là sự dịch chuyển của hậu môn vào sâu trong khoang bụng không xảy ra. Màng hậu môn vẫn nằm ở vị trí nông dưới rốn biểu thị một trạng thái phôi thai không ổn định với xu hướng phân rã mạnh, điều này đã được chứng minh bằng các nghiên cứu trong phòng thí nghiệm của Thomalla và cộng sự . Một giả thuyết thú vị khác cho rằng sự phát triển bất thường của khung xương chậu mới là yếu tố khởi phát cho chứng thoát vị bàng quang. Beaudoin và cộng sự đã đề xuất rằng việc thiếu “xoay” của mầm vòng chậu ngăn cản các cấu trúc gắn liền với vòng chậu kết nối ở đường giữa, cho phép bàng quang bị thoát vị.
Dịch tễ học
Tật lỗ niệu đạo trên hoàn toàn ở nữ giới là một dị tật bẩm sinh cực kỳ hiếm gặp, xảy ra ở khoảng 1/484.000 ca sinh sống, ít phổ biến hơn nhiều so với tật lỗ niệu đạo dưới (BE) , ước tính xảy ra ở 1/10.000 đến 1/50.000 ca sinh. Tỷ lệ nam/nữ mắc dị tật bàng quang lộn ngoài được xác định từ nhiều nghiên cứu là 2,3:1, và dị tật niệu đạo trên ở nữ cũng ít phổ biến hơn so với nam, với tỷ lệ mắc được báo cáo là 1 trên 117.000 nam giới.
Nguy cơ tái phát bệnh BE trong một gia đình cụ thể là khoảng 1 trên 100. Trong một bảng câu hỏi, Shapiro và cộng sự đã xác định sự tái phát của bệnh Barrett thực quản và chứng hẹp niệu đạo chỉ ở 9 trong số khoảng 2.500 trường hợp được lập chỉ mục. Shapiro và cộng sự đã xác định rằng nguy cơ mắc bệnh BE ở con cái của những người mắc bệnh BE và chứng hẹp niệu đạo là 1 trên 70 ca sinh sống, tỷ lệ mắc bệnh cao gấp 500 lần so với dân số nói chung.
Cơ chế bệnh sinh
Hiểu biết hiện tại của chúng ta về cơ chế bệnh sinh của tật lỗ niệu đạo trên vẫn chưa hoàn chỉnh. Do thiếu các nghiên cứu chất lượng, các chuyên gia vẫn chưa chắc chắn về nguồn gốc phôi thai và cơ chế di truyền dẫn đến tật lỗ niệu đạo trên. Tuy nhiên, những tiến bộ đã được thực hiện trong những năm gần đây liên quan đến việc xác định các gen ứng cử viên trong hội chứng BEEC , bao gồm cả sự phát triển của tật lỗ niệu đạo trên đơn độc. Von Lowtow và cộng sự đã đánh giá 169 cá nhân mắc hội chứng BEEC (chủ yếu được tuyển chọn từ châu Âu, nguồn gốc di truyền địa lý-dân tộc không được báo cáo). Họ đã xác định được một số cá thể có biến thể số lượng bản sao gây bệnh, bao gồm một cá thể có sự nhân đôi đã được báo cáo trước đó ở vùng 22q11. Vùng này cũng liên quan đến Hội chứng mất đoạn 22q11 (Hội chứng DiGeorge) và CAKUT . Một nghiên cứu tổng hợp liên kết toàn bộ hệ gen ( GWAS ) tiếp theo, kết hợp 568 bệnh nhân BEEC và 3.241 người đối chứng gốc châu Âu, đã xác định được mối liên hệ với một locus chứa chất tăng cường phiên mã ISL1 (p = 2,22 × 10−08). Các nghiên cứu chức năng và mô hình sâu hơn đã củng cố vai trò nhân quả có thể có của ISL1 trong BEEC . Ví dụ, các mô hình sinh học phát triển đã được sử dụng để làm rõ vị trí hoạt động của ISL1 trong quá trình hình thành đường tiết niệu. Phân tích dòng dõi di truyền của các tế bào biểu hiện ISL1 bằng mô hình chuột theo dõi dòng dõi cho thấy các tế bào biểu hiện ISL1 có trong đường tiết niệu của phôi chuột.
Đánh giá và chẩn đoán: Ngay cả với các phương pháp siêu âm hiện đại, việc chẩn đoán trước sinh bệnh Barrett thường khó xác định rõ, và việc chẩn đoán trước sinh chứng hở niệu đạo đơn độc gần như là không thể. Năm 2012, Goyal và cộng sự phát hiện ra rằng chỉ có 25% trường hợp BEEC được chẩn đoán trước sinh. Một số nhóm đã cố gắng vạch ra các tiêu chí quan trọng để chẩn đoán bệnh Barrett trước sinh, nhưng không có đặc điểm cụ thể nào cho chứng hẹp niệu đạo trên. Họ nhận thấy rằng đối với bệnh Barrett điển hình , việc không có bàng quang chứa đầy dịch bình thường khi khám nhiều lần gợi ý chẩn đoán, cũng như sự hiện diện của một khối mô tăng âm ở thành bụng dưới. Chiều dài từ vị trí cắm dây rốn đến củ sinh dục dưới mức bách phân vị thứ năm so với tuổi thai cũng cung cấp một phép đo định lượng để đánh giá chẩn đoán BE . Trong một nghiên cứu xem xét 25 ca siêu âm trước sinh và sau đó sinh ra trẻ sơ sinh mắc bệnh BE , Gearhart và cộng sự đã đưa ra một số nhận xét:1không có hiện tượng bàng quang đầy. rốn nằm thấp,3mở rộng nhánh xương mu,4bộ phận sinh dục nhỏ và. Một khối u ở vùng bụng dưới tăng kích thước theo tiến trình thai kỳ và khi các nội tạng trong ổ bụng cũng tăng kích thước. Không khó để hiểu tại sao việc chẩn đoán trước sinh chứng hẹp niệu đạo đơn độc lại khó khăn hơn. Trong số những dấu hiệu trước sinh đã đề cập trước đó, chỉ có rốn nằm thấp, xương mu mở rộng và bộ phận sinh dục nhỏ mới có khả năng xuất hiện trong trường hợp hẹp niệu đạo đơn độc. Tất cả những dấu hiệu đó sẽ ít nghiêm trọng hơn trong trường hợp hẹp niệu đạo đơn độc, và bộ phận sinh dục nhỏ sẽ không áp dụng trong trường hợp hẹp niệu đạo đơn độc ở nữ giới.
Do đó, chẩn đoán chứng hẹp niệu đạo bẩm sinh đơn độc ở nữ giới thường được thực hiện bằng khám lâm sàng sau sinh. Những thay đổi về hình thái bên ngoài của bộ phận sinh dục có thể rất nhỏ, đặc biệt là trong trường hợp hẹp niệu đạo nhẹ. Về mặt bên ngoài, sẽ nhận thấy một khuyết tật sinh dục được đánh dấu bằng âm vật chẻ đôi. Vùng mu sẽ lõm xuống và được bao phủ bởi một vùng da nhẵn, không lông. Bên dưới vùng này, có thể có một lượng mô dưới da và mỡ vừa phải, hoặc da có thể nằm ngay phía trước và phía dưới bề mặt xương mu. Môi bé thường kém phát triển và kết thúc ở phía trước tại nửa tương ứng của âm vật chẻ đôi, nơi có thể có một phần nhỏ của nếp gấp bao quy đầu. Xương mu thường khép kín nhưng có thể bị ngăn cách bởi một dải xơ hẹp. Khi tách môi bé, sẽ nhận thấy bất thường ở niệu đạo, mức độ bất thường này có thể khác nhau đáng kể tùy thuộc vào mức độ hẹp niệu đạo hiện có. Dị tật niệu đạo có thể dao động từ một khiếm khuyết ngắn ở đoạn xa đến một khiếm khuyết kéo dài đến tận cổ bàng quang Hình 1. Âm đạo và cơ quan sinh dục trong thường bình thường. Vì những thay đổi về hình thái bên ngoài có thể rất nhỏ, một số trẻ chỉ được phát hiện do bị són tiểu dai dẳng, và trong những trường hợp nhẹ không có són tiểu, chẩn đoán có thể không bao giờ được đưa ra. Đó là lý do tại sao tỷ lệ mắc chứng hẹp niệu đạo ở nữ giới thực sự có thể cao hơn so với báo cáo. Do đó, chứng hẹp niệu đạo bẩm sinh đơn độc ở nữ giới luôn liên quan đến dị tật niệu đạo, nhưng cũng có thể có các bất thường đồng thời ở cổ bàng quang mà không thể bỏ qua khi điều trị cho những bệnh nhân này. Trong các trường hợp hẹp niệu đạo bẩm sinh nghiêm trọng hơn ở nữ giới, bàng quang có thể nhỏ và có thể tương đương với bàng quang của bệnh nhân bị dị tật bàng quang lộn ngoài đã được phẫu thuật đóng lại, vì không có sự co bóp của bàng quang trong tử cung. Trên thực tế, một phần ba số bệnh nhân hẹp niệu đạo bẩm sinh không kiểm soát được tiểu tiện có dung tích bàng quang dưới 60 mL và tỷ lệ trào ngược bàng quang niệu quản là từ 30% đến 75%.
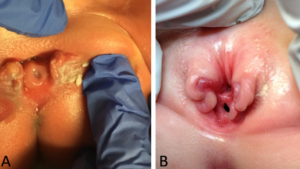
Hình 1. Các trường hợp nặng của chứng hở niệu đạo ở nữ giới. Hở niệu đạo vùng dương vật-xương mu ở trẻ sơ sinh (A). Hở niệu đạo vùng dương vật-xương mu ở trẻ 4 tuổi (B).
Điều trị và kết quả
Ở bệnh nhân nữ bị dị tật niệu đạo trên, mục tiêu điều trị là đạt được khả năng kiểm soát tiểu tiện, bảo tồn đường tiết niệu trên và tái tạo bộ phận sinh dục ngoài có chức năng và thẩm mỹ chấp nhận được. Ở những bệnh nhân bị dị tật niệu đạo trên nhẹ, không bị rò rỉ nước tiểu và chỉ có những thay đổi tối thiểu ở bộ phận sinh dục ngoài, phẫu thuật tái tạo có thể không cần thiết. Đối với các trường hợp dị tật niệu đạo trên nặng hơn ở nữ giới, phẫu thuật tái tạo là cần thiết để đạt được khả năng kiểm soát tiểu tiện và khắc phục các bất thường ở bộ phận sinh dục ngoài.
Trong lịch sử, đã có nhiều phương pháp phẫu thuật được báo cáo nhằm mục đích đạt được khả năng kiểm soát tiểu tiện ở nhóm bệnh nhân bị dị tật niệu đạo trên, nhưng kết quả đều không như mong đợi. Các thủ thuật này bao gồm khâu gấp niệu đạo và cổ bàng quang qua đường âm đạo, ghép cơ, xoắn niệu đạo, đốt điện niệu đạo, tạo vạt bàng quang và treo niệu đạo bàng quang theo phương pháp Marshall-Marchetti. Các thủ thuật này nhằm mục đích tăng sức cản của niệu đạo, nhưng không khắc phục được chứng tiểu không tự chủ vì chúng không cố gắng bình thường hóa cấu trúc giải phẫu của niệu đạo và cổ bàng quang.
Như đã đề cập trước đó, bệnh nhân bị dị tật niệu đạo xa mà không bị són tiểu có thể không cần can thiệp phẫu thuật. Trong trường hợp dị tật niệu đạo gần ở nữ giới, chúng tôi thường thực hiện sửa chữa dị tật niệu đạo và tái tạo cổ bàng quang, có hoặc không kèm theo phẫu thuật cắt xương cùng một lúc. Điều này tương tự như việc sửa chữa hoàn toàn dị tật bàng quang lộn ngoài mà chúng tôi thực hiện trong các trường hợp BE và thường được thực hiện ở độ tuổi từ 3-6 tháng. Chúng tôi nhận thấy rằng sức cản tăng thêm từ việc sửa chữa dị tật niệu đạo và tái tạo cổ bàng quang cho phép bàng quang hoạt động và thường dẫn đến tăng dung tích bàng quang. Những phát hiện này đã được các tác giả khác chứng thực, họ đã chỉ ra rằng việc đóng kín niệu đạo ở trẻ em bị dị tật bàng quang lộn ngoài kín làm tăng dung tích bàng quang mà không gây ứ nước thận. Phương pháp này đã được áp dụng cho cả bệnh nhân nam và nữ bị dị tật niệu đạo.

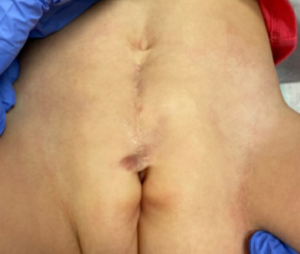
Hình 2. Hình ảnh sau phẫu thuật của một bệnh nhân bị dị tật niệu đạo trên nghiêm trọng ở nữ giới, sau khi đã được phẫu thuật sửa chữa dị tật niệu đạo trên và tái tạo cổ bàng quang.
Tỷ lệ kiểm soát tiểu tiện ở nữ giới mắc chứng hở niệu đạo đơn độc được ghi nhận nằm trong khoảng 67-87,5%. Thời gian trung bình từ khi phẫu thuật tái tạo đến khi phục hồi khả năng kiểm soát tiểu tiện được ước tính là từ 18 đến 30 tháng. Cũng có những báo cáo hiếm hoi về các bệnh nhân bị trì hoãn việc kiểm soát hoàn toàn tiểu tiện nhiều năm sau phẫu thuật tái tạo. Người ta cho rằng sự chậm trễ kéo dài trong việc đạt được khả năng kiểm soát tiểu tiện là do sự phát triển cơ vùng chậu tăng lên theo thời gian, đặc biệt là sau những thay đổi nội tiết tố trong giai đoạn dậy thì.
Biến chứng
Phẫu thuật điều trị dị tật niệu đạo trên (epispadias) rất khó khăn và do đó, biến chứng không phải là hiếm gặp. Các biến chứng tiềm ẩn sau khi sửa chữa niệu đạo trên bao gồm rò niệu đạo ra da, hẹp lỗ niệu đạo và hẹp niệu đạo. Đối với những bệnh nhân cần phẫu thuật cổ bàng quang, tầm quan trọng của việc theo dõi sát sao là không thể phủ nhận. Khi sức cản đường ra của bàng quang bị thu hẹp, bệnh nhân có nguy cơ bị bàng quang tăng áp do bàng quang co bóp để chống lại sức cản cao, điều này gây nguy hiểm cho đường tiết niệu trên. Do đó, điều cực kỳ quan trọng là các bác sĩ phẫu thuật phải theo dõi bệnh nhân rất sát sao sau khi tái tạo để phát hiện sớm tình trạng giãn thận mới hoặc các dấu hiệu khác của hệ thống tăng áp. Điều này đặc biệt quan trọng ở những bệnh nhân có bàng quang nhỏ, kém đàn hồi trước phẫu thuật, mặc dù điều này rất hiếm gặp ở bệnh nhân dị tật niệu đạo trên. Ngoài ra, sau phẫu thuật cổ bàng quang, bệnh nhân vẫn có thể bị són tiểu và có thể cần thêm các thủ thuật khác để đạt được khả năng kiểm soát tiểu tiện.
Ở những bệnh nhân mắc chứng hẹp niệu đạo gần nghiêm trọng, có thể cần phải thực hiện phẫu thuật cắt xương chậu hai bên trong quá trình tái tạo niệu đạo để giảm căng thẳng lên vết khâu bằng cách giảm khoảng cách giữa hai xương mu. Các rủi ro liên quan đến phẫu thuật cắt xương chậu hai bên bao gồm mất máu, giảm tưới máu đến chi dưới, và trong những trường hợp rất nặng, giảm tưới máu đến âm vật. Giảm tưới máu đến âm vật có thể xảy ra khi xương mu được khép lại quá chặt sau khi cắt xương. Rò bàng quang ra da cũng có thể xảy ra ở những bệnh nhân cần tái tạo cổ bàng quang. Điều thú vị là, khi Suson và cộng sự so sánh 22 bé gái mắc chứng hẹp niệu đạo hoàn toàn với 23 bé gái mắc chứng hẹp niệu đạo bẩm sinh cổ điển , họ không tìm thấy sự khác biệt về số lượng thủ thuật phẫu thuật, sự phát triển khả năng kiểm soát tiểu tiện có hoặc không cần tái tạo cổ bàng quang, hoặc nhu cầu cuối cùng về dẫn lưu nước tiểu có kiểm soát.
Gợi ý theo dõi
Những bệnh nhân bị dị tật niệu đạo xa (epispadias) có tiểu tiện bình thường và đường tiết niệu trên khỏe mạnh thường chỉ cần theo dõi và có thể xuất viện sau một thời gian theo dõi. Ngược lại, những bệnh nhân bị dị tật niệu đạo nặng hơn, cần phẫu thuật tái tạo, cần được theo dõi suốt thời thơ ấu và đến tuổi trưởng thành. Điều quan trọng là phải chuyển giao việc chăm sóc cho họ khi trưởng thành cho một bác sĩ tiết niệu chuyên khoa có kinh nghiệm điều trị các bệnh nhân mắc dị tật bẩm sinh phức tạp về hệ tiết niệu.
Như đã đề cập trước đó, bệnh nhân trải qua phẫu thuật sửa chữa dị tật niệu đạo trên và tái tạo cổ bàng quang cần được theo dõi rất sát sao sau phẫu thuật. Các nghiên cứu đã chỉ ra rằng những bệnh nhân chỉ thực hiện các thủ thuật ở cổ bàng quang mà không kèm theo phẫu thuật tạo hình bàng quang có nguy cơ bị tăng áp lực bàng quang và dẫn đến suy giảm chức năng đường tiết niệu trên. Điều này đã được chứng minh là xảy ra ngay cả khi đã thực hiện đầy đủ các bước chuẩn bị trước phẫu thuật để đảm bảo áp lực và khả năng giãn nở bàng quang an toàn trước phẫu thuật. Mặc dù đã lựa chọn kỹ lưỡng trước phẫu thuật, vẫn có những thay đổi đáng kể về động lực học của bàng quang và 40% bệnh nhân mắc chứng bàng quang thần kinh cần phải phẫu thuật tạo hình bàng quang sau đó. Do đó, việc theo dõi hàng năm bằng siêu âm bàng quang thận là vô cùng quan trọng đối với những bệnh nhân này.
Tật lỗ niệu đạo trên đơn độc ở nữ giới là một tình trạng cực kỳ hiếm gặp và được coi là biến thể nhẹ nhất của hội chứng BEEC . Nó có thể dao động từ một khiếm khuyết nhẹ ở phần xa không ảnh hưởng đến khả năng kiểm soát tiểu tiện, đến một dạng hoàn chỉnh lan rộng đến phần gần cổ bàng quang và dẫn đến mất kiểm soát tiểu tiện hoàn toàn. Tương tự như BE , chứng hở niệu đạo gần được xem là một trong những dị tật bẩm sinh phức tạp và khó phẫu thuật nhất của đường tiết niệu. Trong những trường hợp nặng nhất, có thể cần phải phẫu thuật sửa chữa dị tật niệu đạo trên, tái tạo cổ bàng quang, và thậm chí cả phẫu thuật cắt xương. Nhiều bệnh nhân bị dị tật niệu đạo trên sẽ cần được theo dõi suốt đời bởi bác sĩ tiết niệu có kinh nghiệm chăm sóc bệnh nhân mắc các dị tật tiết niệu phức tạp.
Điểm chính
- Tật lỗ niệu đạo trên là biến thể nhẹ nhất của dị tật niệu đạo bẩm sinh (BEEC) và được định nghĩa là sự hợp nhất không hoàn toàn của niệu đạo lưng.
- Tật lỗ niệu đạo trên hoàn toàn ở nữ giới là một dị tật bẩm sinh cực kỳ hiếm gặp, xảy ra ở khoảng 1/484.000 ca sinh sống, ít phổ biến hơn nhiều so với tật lỗ niệu đạo dưới (BE) , ước tính xảy ra ở 1/10.000 đến 1/50.000 ca sinh.
- Việc chẩn đoán chứng hẹp niệu đạo bẩm sinh đơn độc ở nữ giới thường được thực hiện bằng khám lâm sàng sau sinh vì chẩn đoán bằng siêu âm trước sinh không đáng tin cậy.
- Bất thường niệu đạo có thể dao động từ một khiếm khuyết ngắn ở đoạn xa đến một khiếm khuyết kéo dài đến tận cổ bàng quang ở đoạn gần.
- Ở bệnh nhân nữ bị dị tật niệu đạo trên, mục tiêu điều trị là đạt được khả năng kiểm soát tiểu tiện, bảo tồn đường tiết niệu trên và tái tạo bộ phận sinh dục ngoài có chức năng và thẩm mỹ chấp nhận được.
- Ở những bệnh nhân bị chứng lỗ niệu đạo trên nhẹ, không bị rò rỉ và chỉ có những thay đổi tối thiểu ở bộ phận sinh dục ngoài, phẫu thuật tái tạo có thể không cần thiết.
- Đối với các trường hợp dị tật niệu đạo ngoài nghiêm trọng hơn ở nữ giới, cần phải phẫu thuật tái tạo để đạt được khả năng kiểm soát tiểu tiện và khắc phục các bất thường của cơ quan sinh dục ngoài.
- Tỷ lệ kiểm soát tiểu tiện ở nữ giới mắc chứng hở niệu đạo đơn độc được ghi nhận nằm trong khoảng 67-87,5%.


